A kórházi elhalálozás esélye növekedett az életkorral (OR: 1, 10, 95%CI 1, 03-1, 17 minden egyes életévvel), sokkal nagyobb volt akkor, ha a D-dimer szint már a felvételkor is meghaladta az 1 µg/liter értéket (az emelkedett D-dimer az abnormális véralvadást, pl. a mélyvénás trombózis megnövekedett kockázatát jelzi). További halálozási kockázat emelkedést jelzett, ha a régebben az intenzív terápiás osztályokon a létfontosságú szervek állapotának becslésére használt, a szepszissel összefüggő szervműködési zavarok felmérése szolgáló értékelés, a Sequential Organ Failure Assesment (SOFA) skála pontértéke nagyobb volt (5, 65, 95%CI 2, 61-12, 23, P <0, 0001). Az elhunytak és a túlélők között az alábbiak mutattak jelentős különbséget: légzési elégtelenség 98% vs 36%, szepszis 100% vs 42%, másodlagos fertőzések 50% vs 1%. A túlélők átlagos életkora 52 év, a betegségben elhunytaké 69 év volt. Liu emlékeztetett arra, hogy az idősödéssel az immunrendszer gyengül, a gyulladások felszaporodnak, melyek következtében romlik a szervek működése, a szervezet fizikai állapota, ez pedig kedvez a vírusok szaporodásának.
- Trombózisveszély! Daganatos betegként nagyobb a kockázat | Rákgyógyítás
- Számítás
Trombózisveszély! Daganatos betegként nagyobb a kockázat | Rákgyógyítás
Ez az "új" határérték minden egyes betegnél a D-Dimer teszt pozitivitásánál a beteg életkorának 10-zel való szorzatával. 500 mikrog/l alatti D-dimer szinttel rendelkező betegek, valamint minden 50 év feletti beteg, akinek A D-dimer szintek alacsonyabbak voltak az életkorukhoz képest, szorozva 10-zel, úgy tekintették, hogy a negatív D-Dimer teszt. Hagyományos határértéket használva a VIDAS® D-Dimer teszt negatív volt (500 mikrog/l alatt) 512/1712 betegnél (29, 9%), és egyiknél sem volt PE a kezdeti feldolgozás során, ill. a három hónapos követési időszak. Az életkorhoz igazított határérték használata (a D-Dimer teszt pozitivitás határértéke egyenlő az életkorral szorozva tíz, mikrog/l-ben), az ábra a következő volt. A D-dimer szintek a beállított határérték alatt voltak 615/1712 betegnél (35, 9%, a vizsgálathoz szükséges szám 2, 8). Ez statisztikailag szignifikáns 20, 1%-os növekedés azon betegek számában, akiknél figyelembe vették a D-Dimer tesztet negatívként, p=0, 0002. Ebből a 615 betegből 5-nek volt PE a kezdeti feldolgozás során (0, 8%, 95 százalékos konfidencia intervallum 0, 4-1, 9%).
Betegek és módszerek
Az alábbi adatbázisokban végeztek keresést: Medline, EMBASE, CINAHL, Web of Science, Cochrane Database of Systematic Reviews, Cochrane Controlled Trials Register, Database of Reviews of Effectiveness és ACP Journal Club. Azokat a vizsgálatokat gyűjtötték ki, amelyek a D-dimer értékét egy referenciastandarddal vetették össze DVT gyanúja esetén. Eredmények
Összesen 97 vizsgálatot vontak be az elemzésbe, melyek 198 tesztet öleltek fel 99 különböző betegcsoportban. A D-dimer összegzett szenzitivitása 90, 5%-nak, specificitása 54, 7%-nak adódott, ám mindkét becslés vonatkozásában jelentős heterogenitás állt fenn. Az elemzés szerint a heterogenitás részben a vizsgálat felépítésével, az alkalmazott kizárási kritériumokkal, a betegtoborzás konszekutív vagy prospektív jellegével, illetve azzal magyarázható, hogy előzetesen meghatározott D-dimer-határértékeket vettek-e figyelembe. A szenzitivitás és specificitás attól függően is változott, hogy ELISA (94% és 45%), latex (89% és 55%) vagy teljesvér-agglutinációs tesztet (87% és 68%) alkalmaztak-e. A szenzitivitás jobbnak bizonyult a proximális, mint a disztális DVT eseteiben.
Dr. Brian Garibaldi (Johns Hopkins University School of Medicine in Baltimore, Maryland) és munkatársai egy olyan COVID-19 fekvőbeteg kockázati kaalkulátort (COVID-19 Inpatient Risk Calculator) fejlesztettek ki, mely a COVID-19-cel összefüggő 24 változót használ (életkor, testtömeg index, alapbetegségek, életfunkciók, a tünetek súlyossága a kórházba történő felvételkor, stb). Az 5 kórházban: a Maryland állambeli Johns Hopkins kórházakban és a Washington DC. -beli kórházakban 2020. március 4. és április 24. között kezelt 832 COVID-19-es beteg adatai alapján kidolgozott módszert 2020. szeptember 22-én ismertették online az Annals of Internal Medicine -ben. A modell jelzi a kockázat végpontjait
A szerzők szerint a modell előre jelzi a betegség súlyosbodásának valószínűségét (ilymódon figyelmeztet arra, hogy a betegnek jelentős oxigén-támogatásra vagy gépi lélegeztetésre lesz szükségessége) jelez), vagy akár a várható halálozást is egy 5%-tól 90%-ig tartó skálán. Néha tehát annak jelzője, hogy egy beteg akár 18-szoros valószínűséggel fog rosszabbodni egy átlagos COVID-19-es beteghez képest.
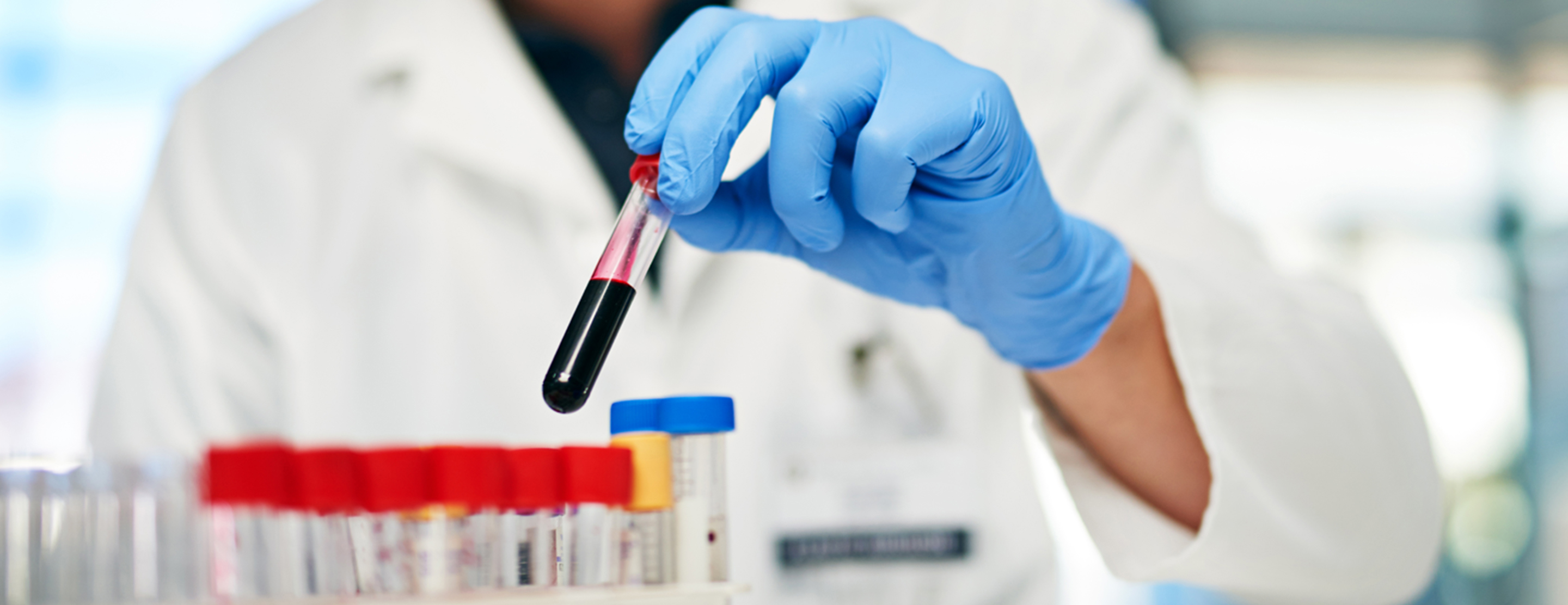
A vér alvadási egyensúlya létfontosságú, hiszen ha túlzott mértékben következik be, akkor vérrögöket, úgynevezett thrombusokat képezhet, míg ha túl lassan, akkor a vérzés ölthet veszélyes méreteket. Stroke esetében a szív bal pitvarából leszakadó thrombus egy agyi eret ér el, melynek elzáródása az adott agyterület elhalásához vezet. Tromboembóliáról abban az esetben beszélhetünk, ha a thrombus nem a kialakulásának helyén okoz elzáródás, hanem leszakadva egy másik helyre sodródik, és ott okoz elzáródást" – magyarázza prof. Blaskó György, a Trombózisközpont véralvadási specialistája. A vér alvadásának folyamata egy igen összetett, egymás hatásait erősítő, és arra épülő rendszer, melyben az egyes elemek vízesés-szerűen aktiválják az utánuk következőket. A folyamatban az oldható fibrinogénből oldhatatlan fibrin keletkezik, mely a folyamat többi elemének segítségével elzárja a vérzést. Ha a folyamat valahol sérülést szenved, vagy valamely eleme nem működik megfelelően, akkor a trombózis valószínűsége ugrásszerűen megnő.
Számítás
Nem magas vagy "valószínűtlen" klinikai állapotú betegek valószínűséggel a Wells-pontszámmal és a normál "új" D-dimer határértékkel nem minősülnek MVT-vel rendelkezők, és három hónapig követik a VTE lehetséges kiújulásának felmérésé A fő eredmény a thromboemboliás események aránya lesz a formális 3 hónapos utánkövetés során e stratégia alapján nem antikoagulált betegek. D-dimerrel rendelkező betegek Az életkorral kiigazított határérték feletti mérést a jelenlegi állapot szerint a CUS-szal vizsgáljuk felvételt nyer..
A kórházból való elbocsájtás az első tünet megjelenése után átlagosan 22 nap múlva, míg a halál átlagosan 18, 5 nap múlva következett be. A láz átlagosan 12 napig, a köhögés 19 napig tartott. A betegek 45%-a még a kórházból való elbocsájtás idején is köhögött. A kórházban ápolt és később hazabocsátott betegeknél nagyjából a kórházi ápolás 13. napján csökkent a nehézlégzés, míg az elhunytaknál halálukig fennállt. A túlélők esetén átlagosan 20 napig (8-tól 37 napig) kimutatható volt a SARS-CoV-2 vírus ürítése, az elhunytaknál pedig halálukig folyamatosan. Az antivirális kezelések nem befolyásolták a vírus ürítését. A vírus-ürítés adatait azonban óvatosan kell interpretálni, mert befolyásolja az izoláció hosszát az antivirális kezelést, és tünetmentes érintetteknél is jelentkezhet. Természetesen a tanulmány kórházban kezelt 191 betege nem reprezentálja az összes fertőzöttet, az így kapott halálozási arány nem fedi a COVID-19 fertőzések során észlelhető összes halálozás arányát. A vírus-ürítés hossza sem határozható meg pontosan, hiszen nem áll rendelkezésre végtelen sok genetikai anyag.
APTI = Aktivált Parrciális Tromboplasztin Idő:35-55 s között, de módszer fűggő
A folyamat során a XII. alvadási faktor aktiválástól a Fibrin szál keletkezéséig eltelt időt mérjük. Mivel az alvadási folyamat nagy részét átfogja így a vérzés kockázatának becslésére használják, főleg műtétek előtt, vagy műtét után Heparinterápia nyomon követésére. Megnyúlt APTI okai:
-Májbetegség
-Heparin terápia
-Lupus kezlésben
-DIC - megállíthatattlan vérzések
-Veleszületett alvadási faktor hiány
TI = Trombin Idő
A Trombin idő megmutatja, hogy a plazmához Trombin reagens hozzá adása után mennyi idővel következik be az alvadás. A plazmában lévő fibrinogént aktiválja, így a TI nem a fibrinogén mennyiségét mutatja meg, hanem a plazmában lévő aktív fibrinogén mennyiségét. A fibrinogén normális működését közel 100 gén befolyásolja, így ha bármelyik sérül, akkor hiába van normális mennyiségben jelen a fibrinogén nem jön létre megfelelő alvadás, mert nem aktiválódik a folyamat. Megnyúlt TI okai:
-alacsony fibrinogén szint
-véralvadás gátló szerek
Fibrinogén: 2, 0-4, 0 g/l
Májban termelődő óriás fehérje molekula, szintje életkorral növekszik csak úgy, mint terhességben.
Kórházi benn- fekvést követően hetekig, hosszú hónapokig is fokozott lehet a trombóziskockázat – a mélyvénás trombózisok kétharmada kórházi kezelést követő 3 hónapon belül következik be. Mára az is bebizonyosodott, hogy nemcsak a sebészeknek, hanem az onkológusoknak is ügyelniük kell a trombóziskockázatra, mert a rák ellen hatékony egyes kemoterápiák és célzott daganatellenes gyógyszeres kezelések, valamint a hormonkezelések egy része ugyancsak növeli a trombózis előfordulásának valószínűségét. A különféle tényezők pedig egy rákbetegnél összeadódnak, emiatt a daganatos betegeknél rendszeresen fel kell mérni a trombózis kockázatát. Ez nem azt jelenti, hogy mindenkinél szükséges véralvadásgátló kezelést alkalmazni, sőt annak kifejezett ellenjavallatai is vannak. A hematológusok 2010-ben több mint húsz társszakmával egyeztetve tették közzé a részletes terápiás irányelveket, amelyek különféle kockázati csoportokat megállapítva adnak útmutatást számos orvosi szakmának ahhoz, hogy adott szituációkban indokolt-e, s ha igen, milyen típusú vérrögképződés-gátló kezelés szükséges.
A tüdőembóliák több mint 90 százaléka mélyvénás trombózis következménye, s becslések szerint minden negyedik tüdőembólia olyan hirtelen következik be, hogy nincs idő sem a betegség felismerésére, sem annak kezelésére, így nem tudnak a betegen segíteni. – Az embereknek akár a negyede is élhet együtt olyan genetikai hibával, amely kisebb-nagyobb mértékben trombózisra hajlamosít. Ezek az öröklött genetikai hibák laboratóriumi vérvizsgálattal ugyan kimutathatók, ám általános népegészségügyi szűrés nem indokolt, mert önmagukban ezek az eltérések nem okoznak gondot. A probléma akkor jelentkezik, ha a veleszületett rendellenességhez további provokáló tényezők társulnak – magyarázza prof. dr. Boda Zoltán, a Debreceni Egyetem Thrombosis és Haemostasis Központjának orvosszakmai igazgatója. Ilyen az életünk során szerzett tényező egyrészt az életkor, másrészt minden olyan állapot, betegség vagy gyógyszer, amely befolyásolhatja a véralvadást. Fiatalabb korban ezek között lehet említeni a hormonális fogamzásgátlást, a terhességet, majd a szülés utáni gyermekágyas időszakot, az órákon át való passzivitással járó repülő- vagy autóutakat.
- D dimer életkor alapján
- Nea pályázat 2012 qui me suit
- Szerelmes versek szerelmemnek
- Labor lelet értelmezése - Alvadási faktorok
- D dimer életkor szerint
- Medicover kórház parkolás
- Mit mutat a laboreredmény? - Blog
- D dimer életkor igazolás
- Kerékpár lánc 21 sebességes
- Birmingham bandája 1 évad 6 rész videa
- Bocskai öltöny arsep.org
- Logaritmus függvény ábrázolása
- Autós babahordozó használata
- Obi kovácsoltvas kerítés
- 160x130 műanyag ablak bontott fa
- Villany vezeték ár
- Lukács optika kecskemét arany jános utca budapest
- 15 cm üveggyapot 2
- Otard konyak ára
- Szomszéd elővásárlási joganville
- Facebook marketplace hirdetés feladás
- Malom baja menü
- Rákóczi út 40.com
- Péter pál panzió veszprém
- Fodrász 18 kerület
- Bűnösök közt cinkos aki nema
- Kellemetlen szagú hüvely